De anatomische structuur van het veneuze systeem van de onderste ledematen wordt gekenmerkt door grote variabiliteit. Kennis van de individuele kenmerken van de structuur van het veneuze systeem speelt een grote rol bij het beoordelen van instrumentele onderzoeksgegevens en bij het kiezen van de juiste behandelmethode.
De aderen van de onderste ledematen zijn verdeeld in oppervlakkig en diep. Het oppervlakkige veneuze systeem van de onderste ledematen begint bij de veneuze plexussen van de tenen en vormt het veneuze netwerk van de dorsale voet en de cutane dorsale boog van de voet. Hieruit komen de mediale en laterale marginale aderen voort, die respectievelijk overgaan in de grotere en kleinere venen. De grote vena is de langste ader in het lichaam, bevat 5 tot 10 paar kleppen en heeft een normale diameter van 3-5 mm. Het ontstaat in het onderste derde deel van het been vóór de mediale epicondylus en stijgt op in het onderhuidse weefsel van het been en de dij. In het liesgebied mondt de grote vena uit in de femorale ader. Soms kan de grote vena op de dij en het been worden weergegeven door twee of zelfs drie stammen. De kleine vena begint in het onderste derde deel van het been langs het laterale oppervlak. In 25% van de gevallen stroomt het in de knieholteader in het gebied van de popliteale fossa. In andere gevallen kan de kleine vena vena boven de fossa poplitea uitkomen en in de femorale, grote vena saphena of in de diepe ader van de dij uitmonden.
De diepe aderen van het dorsum van de voet beginnen met de dorsale middenvoetaders van de voet, die uitmonden in de dorsale veneuze boog van de voet, vanwaar het bloed naar de voorste tibiale aderen stroomt. Ter hoogte van het bovenste derde deel van het been smelten de voorste en achterste tibiale aderen samen en vormen de popliteale ader, die zich lateraal en enigszins posterieur van de gelijknamige slagader bevindt. In het gebied van de fossa poplitea stromen de kleine vena saphena en de aderen van het kniegewricht in de ader poplitea. De diepe ader van de dij mondt gewoonlijk 6-8 cm onder de liesplooi uit in de femorale ader. Boven het inguinale ligament ontvangt dit vat de epigastrische ader, de diepe ader die het ilium omringt, en gaat over in de externe iliacale ader, die overgaat in de interne iliacale ader bij het sacro-iliacale gewricht. De gepaarde gemeenschappelijke iliacale ader begint na de samenvloeiing van de externe en interne iliacale aderen. De rechter en linker gemeenschappelijke iliacale aderen smelten samen en vormen de onderste vena cava. Het is een groot vat zonder kleppen, 19-20 cm lang en 0,2-0,4 cm in diameter. De onderste vena cava heeft pariëtale en viscerale takken, waardoor bloed stroomt vanuit de onderste ledematen, het onderlichaam, de buikorganen en het kleine bekken.
Perforerende (communicerende) aderen verbinden de diepe aderen met de oppervlakkige. De meeste van hen hebben kleppen die zich suprafasciaal bevinden en waardoor het bloed van de oppervlakkige aderen naar de diepe aderen beweegt. Er zijn directe en indirecte perforerende aderen. Directe verbinden rechtstreeks de diepe en oppervlakkige veneuze netwerken, indirecte verbinden indirect, dat wil zeggen dat ze eerst in de spierader stromen, die vervolgens in de diepe ader uitmondt.
De overgrote meerderheid van de perforerende aderen komt voort uit zijrivieren in plaats van uit de stam van de grote vena. Bij 90% van de patiënten is er sprake van incompetentie van de perforerende aderen van het mediale oppervlak van het onderste derde deel van het been. Op het onderbeen wordt meestal de incompetentie van de perforerende aderen van Cockett waargenomen, die de achterste tak van de grote saphena (ader van Leonardo) verbindt met de diepe aderen. In het middelste en onderste derde deel van de dij bevinden zich gewoonlijk 2-4 meest permanente perforerende aderen (Dodd, Gunter), die de romp van de grote saphena rechtstreeks verbinden met de femorale ader. Bij spatadertransformatie van de kleine vena worden meestal incompetente communicerende aderen van het midden, het onderste derde deel van het been en in het gebied van de laterale malleolus waargenomen.
Klinisch beloop van de ziekte
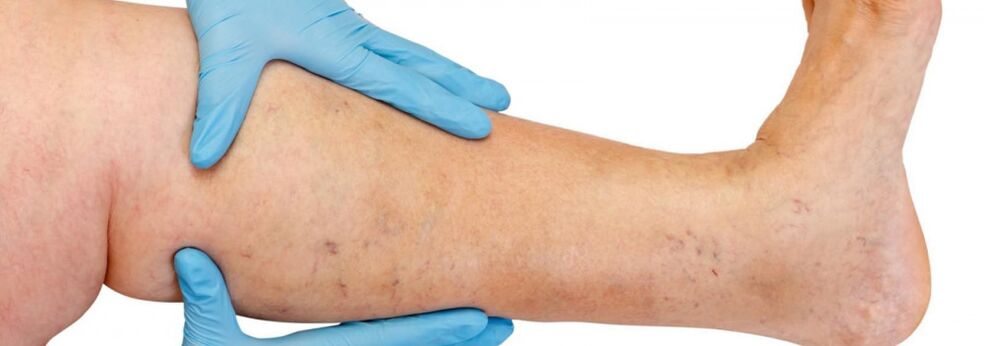
Meestal komen spataderen voor in het systeem van de grote vena, minder vaak in het systeem van de kleine vena, en beginnen ze met de zijrivieren van de aderstam op de benen. Het natuurlijke beloop van de ziekte in de beginfase is vrij gunstig; de eerste 10 jaar of langer mag de patiënt, afgezien van een cosmetisch defect, nergens last van hebben. Als vervolgens de tijdige behandeling niet wordt uitgevoerd, beginnen klachten over zwaartegevoel, vermoeidheid in de benen en hun zwelling na fysieke activiteit (lang lopen, staan) of in de middag, vooral in het hete seizoen, te verschijnen. De meeste patiënten klagen over pijn in de benen, maar bij gedetailleerd ondervragen is het mogelijk om te onthullen dat dit precies een gevoel van volheid, zwaarte en volheid in de benen is. Met zelfs een korte rust en verhoogde positie van de ledemaat neemt de ernst van de sensaties af. Het zijn deze symptomen die veneuze insufficiëntie in dit stadium van de ziekte kenmerken. Als we het over pijn hebben, is het noodzakelijk om andere oorzaken uit te sluiten (arteriële insufficiëntie van de onderste ledematen, acute veneuze trombose, gewrichtspijn, enz.). Daaropvolgende progressie van de ziekte leidt, naast een toename van het aantal en de grootte van verwijde aderen, tot het optreden van trofische stoornissen, vaak als gevolg van de toevoeging van incompetente perforerende aderen en het optreden van klepinsufficiëntie van de diepe aderen.
In geval van insufficiëntie van perforerende aderen zijn trofische stoornissen beperkt tot elk oppervlak van het been (lateraal, mediaal, posterieur). Trofische stoornissen in de beginfase manifesteren zich door lokale hyperpigmentatie van de huid, waarna verdikking (verharding) van onderhuids vetweefsel optreedt tot de ontwikkeling van cellulitis. Dit proces eindigt met de vorming van een ulceratief-necrotisch defect, dat een diameter van 10 cm of meer kan bereiken, en zich tot diep in de fascia uitstrekt. De typische plaats van optreden van veneuze trofische ulcera is het gebied van de mediale malleolus, maar de lokalisatie van zweren op het onderbeen kan verschillend en meervoudig zijn. In het stadium van trofische stoornissen treden ernstige jeuk en verbranding in het getroffen gebied op; Sommige patiënten ontwikkelen microbieel eczeem. Pijn in het gebied van de zweer komt mogelijk niet tot uiting, hoewel deze in sommige gevallen intens is. In dit stadium van de ziekte worden zwaarte en zwelling in het been constant.
Diagnose van spataderen
Het is vooral moeilijk om het preklinische stadium van spataderen te diagnosticeren, omdat een dergelijke patiënt mogelijk geen spataderen op de benen heeft.
Bij dergelijke patiënten wordt de diagnose van spataderen in de benen ten onrechte afgewezen, hoewel er symptomen zijn van spataderen, aanwijzingen dat de patiënt familieleden heeft die aan deze ziekte lijden (erfelijke aanleg) en echografiegegevens over initiële pathologische veranderingen in het veneuze systeem.
Dit alles kan leiden tot gemiste deadlines voor de optimale start van de behandeling, de vorming van onomkeerbare veranderingen in de veneuze wand en de ontwikkeling van zeer ernstige en gevaarlijke complicaties van spataderen. Alleen wanneer de ziekte in een vroeg preklinisch stadium wordt onderkend, wordt het mogelijk pathologische veranderingen in het veneuze systeem van de benen te voorkomen door minimale therapeutische effecten op spataderen.
Het vermijden van verschillende soorten diagnostische fouten en het stellen van een correcte diagnose is alleen mogelijk na een grondig onderzoek van de patiënt door een ervaren specialist, correcte interpretatie van al zijn klachten, een gedetailleerde analyse van de ziektegeschiedenis en de maximaal mogelijke informatie over de toestand van het veneuze systeem van de benen verkregen met behulp van de modernste apparatuur (instrumentele diagnostische methoden).
Soms wordt dubbelzijdig scannen uitgevoerd om de exacte locatie van perforerende aderen te bepalen, waarbij venoveneuze reflux in een kleurcode wordt geïdentificeerd. In geval van klepinsufficiëntie stoppen hun kleppen volledig met sluiten tijdens de Valsava-manoeuvre of compressietests. Klepinsufficiëntie leidt tot het optreden van venoveneuze reflux, hoog, via de incompetente saphenofemorale overgang, en laag, via de incompetente perforerende aderen van het been. Met deze methode is het mogelijk om de omgekeerde bloedstroom door de verzakte blaadjes van een incompetente klep te registreren. Dat is de reden waarom de diagnose in meerdere fasen of op meerdere niveaus plaatsvindt. In een normale situatie wordt de diagnose gesteld na echografie en onderzoek door een fleboloog. In bijzonder moeilijke gevallen moet het onderzoek echter in fasen worden uitgevoerd.
- Eerst wordt een grondig onderzoek en ondervraging uitgevoerd door een fleboloog;
- indien nodig wordt de patiënt doorgestuurd voor aanvullende instrumentele onderzoeksmethoden (duplex angioscanning, fleboscintigrafie, lymfoscintigrafie);
- patiënten met bijkomende ziekten (osteochondrose, spatadereczeem, lymfoveneuze insufficiëntie) krijgen consultatie aangeboden van vooraanstaande gespecialiseerde adviseurs op het gebied van deze ziekten) of aanvullende onderzoeksmethoden;
- alle patiënten die een operatie nodig hebben, worden eerst geraadpleegd door de opererende chirurg en, indien nodig, door een anesthesioloog.
Behandeling
Conservatieve behandeling is vooral geïndiceerd voor patiënten die contra-indicaties hebben voor een chirurgische behandeling: vanwege hun algemene toestand, waarbij een lichte verwijding van de aderen slechts cosmetisch ongemak veroorzaakt, of als een chirurgische ingreep wordt geweigerd. Conservatieve behandeling is gericht op het voorkomen van verdere ontwikkeling van de ziekte. In deze gevallen moeten patiënten worden geadviseerd het aangetaste oppervlak te verbinden met een elastisch verband of elastische kousen te dragen, hun benen periodiek in een horizontale positie te plaatsen en speciale oefeningen voor de voet en het onderbeen uit te voeren (flexie en extensie in de enkel- en kniegewrichten) om de spier-veneuze pomp te activeren. Elastische compressie versnelt en verbetert de bloedstroom in de diepe aderen van de dij, vermindert de hoeveelheid bloed in de saphena, voorkomt de vorming van oedeem, verbetert de microcirculatie en helpt de metabolische processen in weefsels te normaliseren. Het verbinden moet 's morgens beginnen, voordat u uit bed komt. Het verband wordt met lichte spanning van de tenen tot aan het dijbeen aangebracht, met de verplichte grip van het hiel- en enkelgewricht. Elke volgende ronde van het verband moet de vorige met de helft overlappen. Het wordt aanbevolen om gecertificeerd medisch breigoed te gebruiken met individuele selectie van de mate van compressie (van 1 tot 4). Patiënten moeten comfortabele schoenen met harde zolen en lage hakken dragen, langdurig staan, zware fysieke arbeid vermijden en in warme en vochtige ruimtes werken. Als de patiënt vanwege de aard van de werkactiviteit lange tijd moet zitten, moeten de benen in een verhoogde positie worden geplaatst door een speciale standaard van de vereiste hoogte onder de voeten te plaatsen. Het is raadzaam om elke 1-1,5 uur een stukje te lopen of 10-15 keer op je tenen te gaan staan. De resulterende samentrekkingen van de kuitspieren verbeteren de bloedcirculatie en verhogen de veneuze uitstroom. Tijdens de slaap moeten uw benen in een verhoogde positie worden geplaatst.
Patiënten wordt geadviseerd om hun inname van water en zout te beperken, het lichaamsgewicht te normaliseren en periodiek diuretica en medicijnen te nemen die de veneuze tonus verbeteren. Volgens indicaties worden medicijnen voorgeschreven die de microcirculatie in weefsels verbeteren. Voor de behandeling wordt aanbevolen om niet-steroïde anti-inflammatoire geneesmiddelen te gebruiken.
Fysiotherapie speelt een belangrijke rol bij de preventie van spataderen. Voor ongecompliceerde vormen zijn waterprocedures nuttig, vooral zwemmen, warme (niet hoger dan 35°) voetbaden met een 5-10% oplossing van keukenzout.
Compressie-sclerotherapie
Indicaties voor injectietherapie (sclerotherapie) voor spataderen staan nog steeds ter discussie. De methode bestaat uit het inbrengen van een scleroserend middel in de verwijde ader, de verdere compressie, desolatie en sclerose. Moderne medicijnen die voor deze doeleinden worden gebruikt, zijn redelijk veilig, dat wil zeggen dat ze geen necrose van de huid of het onderhuidse weefsel veroorzaken wanneer ze extravasaal worden toegediend. Sommige specialisten gebruiken sclerotherapie voor bijna alle vormen van spataderen, terwijl anderen de methode volledig afwijzen. Hoogstwaarschijnlijk ligt de waarheid ergens in het midden, en het is logisch dat jonge vrouwen in de beginfase van de ziekte de injectiemethode gebruiken. Het enige is dat ze moeten worden gewaarschuwd voor de mogelijkheid van terugval (hoger dan bij chirurgische ingreep), de noodzaak om gedurende lange tijd (tot 3-6 weken) voortdurend een fixerend compressieverband te dragen en de waarschijnlijkheid dat er meerdere sessies nodig kunnen zijn voor volledige sclerose van de aderen.
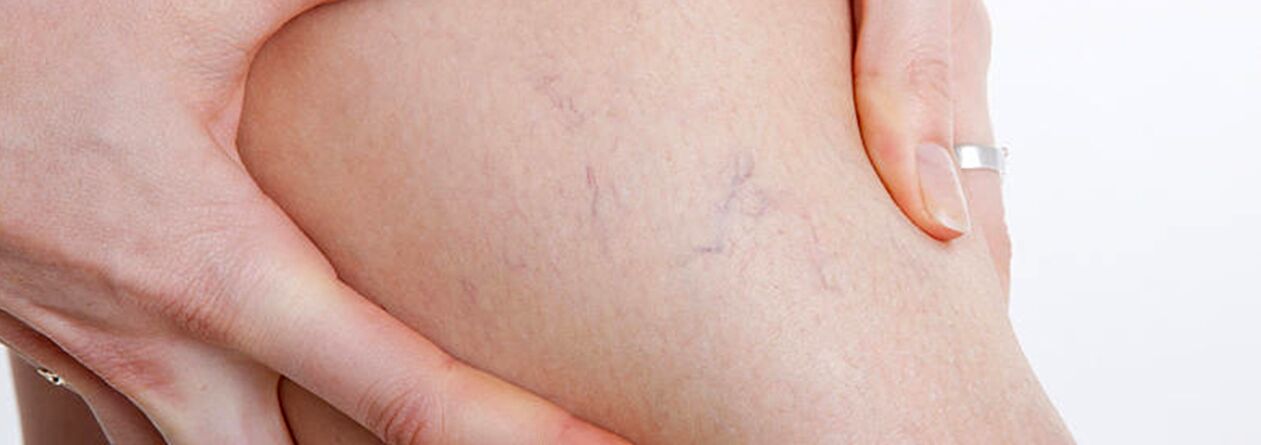
De groep patiënten met spataderen zou patiënten moeten omvatten met teleangiëctasieën ("spataderen") en mesh-dilatatie van kleine vena's, aangezien de oorzaken van de ontwikkeling van deze ziekten identiek zijn. In dit geval kunt u dat, samen met sclerotherapie, ook doen percutane lasercoagulatie, maar alleen na uitsluiting van schade aan de diepe en perforerende aderen.
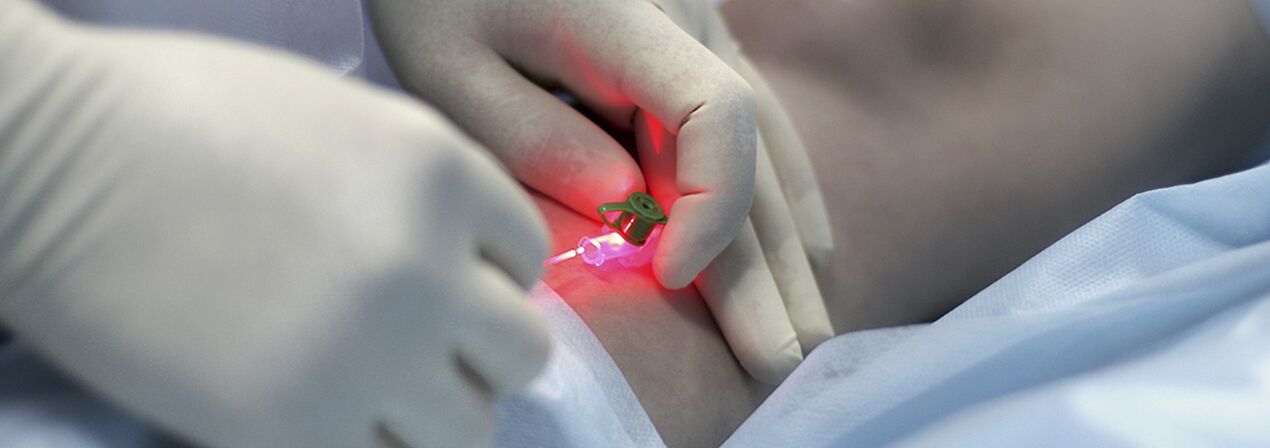
Percutane lasercoagulatie (PLC)
Dit is een methode gebaseerd op het principe van selectieve fotocoagulatie (fotothermolyse), gebaseerd op de verschillende absorptie van laserenergie door verschillende stoffen in het lichaam. Bijzonder aan de methode is het contactloze karakter van deze technologie. De focusseerkop concentreert energie in een bloedvat in de huid. Hemoglobine in het vat absorbeert selectief laserstralen van een bepaalde golflengte. Onder invloed van een laser vindt vernietiging van het endotheel plaats in het lumen van het vat, wat leidt tot verlijming van de vaatwanden.
De effectiviteit van PLK hangt rechtstreeks af van de penetratiediepte van laserstraling: hoe dieper het vat is, hoe langer de golflengte zou moeten zijn, dus PLK heeft tamelijk beperkte indicaties. Voor bloedvaten met een diameter groter dan 1,0-1,5 mm is microsclerotherapie het meest effectief. Gezien de uitgebreide en vertakte verspreiding van spataderen op de benen en de variabele diameter van de bloedvaten, wordt momenteel actief gebruik gemaakt van een gecombineerde behandelmethode: in de eerste fase wordt sclerotherapie van aderen met een diameter van meer dan 0,5 mm uitgevoerd, waarna een laser wordt gebruikt om de resterende "sterren" met een kleinere diameter te verwijderen.
De procedure is vrijwel pijnloos en veilig (huidkoeling en anesthetica worden niet gebruikt), omdat het licht van het apparaat tot het zichtbare deel van het spectrum behoort en de lichtgolflengte zo is ontworpen dat het water in de weefsels niet kookt en de patiënt geen brandwonden oploopt. Voor patiënten met een hoge pijngevoeligheid wordt het vooraf aanbrengen van een crème met een lokaal anesthetisch effect aanbevolen. Erytheem en zwelling verdwijnen binnen 1-2 dagen. Na de kuur, gedurende ongeveer twee weken, kunnen sommige patiënten een donkerder of lichter worden van het behandelde deel van de huid ervaren, dat vervolgens verdwijnt. Bij mensen met een lichte huid zijn de veranderingen vrijwel onmerkbaar, maar bij patiënten met een donkere huid of een sterke bruine kleur is het risico op een dergelijke tijdelijke pigmentatie vrij hoog.
Het aantal procedures hangt af van de complexiteit van de zaak: de bloedvaten bevinden zich op verschillende diepten, de laesies kunnen klein zijn of een vrij groot huidoppervlak beslaan, maar meestal zijn er niet meer dan vier lasertherapiesessies nodig (elk 5-10 minuten). Het maximale resultaat in zo’n korte tijd wordt bereikt door de unieke “vierkante” vorm van de lichtpuls van het apparaat; het verhoogt de effectiviteit ervan in vergelijking met andere apparaten, waardoor ook de kans op bijwerkingen na de procedure wordt verminderd.
Chirurgische behandeling
Chirurgie is de enige radicale behandelmethode voor patiënten met spataderen van de onderste ledematen. Het doel van de operatie is het elimineren van pathogenetische mechanismen (veno-veneuze reflux). Dit wordt bereikt door de hoofdstammen van de grote en kleine vena te verwijderen en de incompetente communicerende aderen af te binden.
Chirurgische behandeling van spataderen heeft een geschiedenis van honderd jaar. Vroeger, en veel chirurgen doen dat nog steeds, werden grote incisies langs de spataderen en algemene of spinale anesthesie gebruikt. Sporen na zo’n ‘mini-flebectomie’ blijven een levenslange herinnering aan de operatie. De eerste operaties aan aderen (volgens Schade, volgens Madelung) waren zo traumatisch dat de schade ervan groter was dan de schade van spataderen.
In 1908 bedacht de Amerikaanse chirurg Babcock een methode voor het trekken van onderhuidse aderen met behulp van een stijve metalen sonde met een olijf. In verbeterde vorm wordt deze operatiemethode voor het verwijderen van spataderen nog steeds in veel openbare ziekenhuizen gebruikt. Spataderen worden verwijderd met behulp van afzonderlijke incisies, zoals voorgesteld door chirurg Narat. Daarom wordt klassieke flebectomie de Babcock-Narat-methode genoemd. Flebectomie volgens Babcock-Narat heeft nadelen: grote littekens na de operatie en verminderde gevoeligheid van de huid. De werkcapaciteit wordt gedurende 2-4 weken verminderd, waardoor het voor patiënten moeilijk wordt om in te stemmen met een chirurgische behandeling van spataderen.
Flebologen hebben een unieke technologie ontwikkeld om spataderen in één dag te behandelen. Complexe gevallen worden geopereerd met behulp van gecombineerde technologie. De belangrijkste grote spataderen worden verwijderd door middel van inversiestrippen, waarbij minimale interventie nodig is via mini-incisies (van 2 tot 7 mm) van de huid, die vrijwel geen littekens achterlaten. Het gebruik van een minimaal invasieve techniek brengt minimaal weefseltrauma met zich mee. Het resultaat van deze operatie is het elimineren van spataderen met een uitstekend esthetisch resultaat. Gecombineerde chirurgische behandeling wordt uitgevoerd onder totale intraveneuze of spinale anesthesie, met een maximale ziekenhuisopname van maximaal 1 dag.
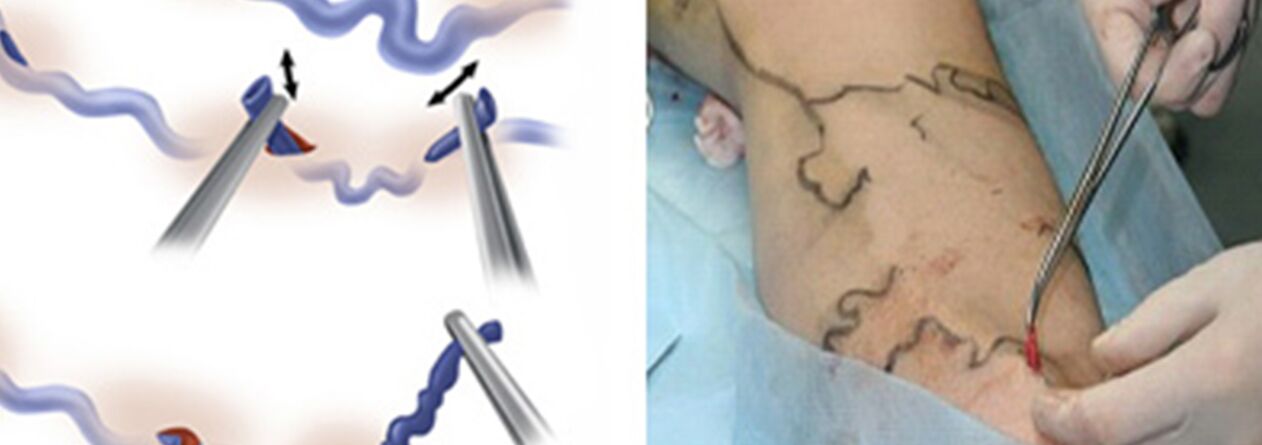
Chirurgische behandeling omvat:
- Crossectomie - het oversteken van de plaats waar de stam van de grote saphena in het diepe veneuze systeem uitmondt;
- Strippen is het verwijderen van een spataderfragment. Alleen de spatader wordt verwijderd, en niet de hele (zoals in de klassieke versie).
Eigenlijk miniflebectomie verving de Narat-techniek voor het verwijderen van spataderzijrivieren van de hoofdaders. Eerder werden langs de spataders huidincisies van 1-2 tot 5-6 cm gemaakt, waardoor de aderen werden geïsoleerd en verwijderd. De wens om het cosmetische resultaat van de ingreep te verbeteren en aderen te kunnen verwijderen, niet via traditionele incisies, maar via mini-incisies (puncties), dwong artsen hulpmiddelen te ontwikkelen waarmee ze vrijwel hetzelfde konden doen via een minimaal huiddefect. Dit is hoe sets flebectomie-haken van verschillende maten en configuraties en speciale spatels verschenen. En in plaats van een gewoon scalpel werden scalpels met een zeer smal mes of naalden met een vrij grote diameter gebruikt om de huid te doorboren (bijvoorbeeld een naald die werd gebruikt om veneus bloed af te nemen voor analyse met een diameter van 18G). Idealiter is de markering van een lekke band met een dergelijke naald na enige tijd vrijwel onzichtbaar.
Sommige vormen van spataderen worden poliklinisch behandeld onder plaatselijke verdoving. Dankzij het minimale trauma tijdens miniflebectomie en het lage risico op interventie kan deze operatie in een dagziekenhuis worden uitgevoerd. Na minimale observatie in de kliniek na de operatie kan de patiënt op eigen gelegenheid naar huis worden gestuurd. In de postoperatieve periode wordt een actieve levensstijl gehandhaafd, actief wandelen wordt aangemoedigd. Tijdelijke arbeidsongeschiktheid duurt doorgaans niet langer dan 7 dagen, daarna is het mogelijk om te gaan werken.
Wanneer wordt microflebectomie gebruikt?
- Wanneer de diameter van de spataderstammen van de grote of kleine vena groter is dan 10 mm;
- Na het lijden aan tromboflebitis van de belangrijkste onderhuidse stammen;
- Na rekanalisatie van de romp na andere soorten behandelingen (EVLT, sclerotherapie);
- Verwijdering van zeer grote individuele spataderen.
Het kan een zelfstandige operatie zijn of een onderdeel van een gecombineerde behandeling van spataderen, gecombineerd met laserbehandeling van aderen en sclerotherapie. De gebruikstactieken worden individueel bepaald, waarbij altijd rekening wordt gehouden met de resultaten van echografie-duplexscanning van het veneuze systeem van de patiënt. Microflebetomie wordt gebruikt om aderen van verschillende locaties te verwijderen die om verschillende redenen zijn veranderd, ook in het gezicht. Professor Varadi uit Frankfurt ontwikkelde zijn handige instrumenten en formuleerde de basispostulaten van de moderne microflebectomie. De Varadi-flebectomiemethode levert uitstekende cosmetische resultaten op zonder pijn of ziekenhuisopname. Dit is zeer nauwgezet, bijna sieradenwerk.
Na een aderoperatie
De postoperatieve periode na de gebruikelijke “klassieke” flebectomie is behoorlijk pijnlijk. Soms zijn grote hematomen een probleem en treedt er zwelling op. Wondgenezing hangt af van de chirurgische techniek van de fleboloog; soms is er sprake van lekkage van lymfe en langdurige vorming van merkbare littekens; vaak blijft er na een grote flebectomie een verlies van gevoeligheid in het hielgebied bestaan.
Daarentegen hoeven wonden na een miniflebectomie niet te worden gehecht, aangezien het slechts lekke banden zijn, er geen pijn is en er in de praktijk geen schade aan de huidzenuwen is waargenomen. Dergelijke resultaten van flebectomie worden echter alleen bereikt door zeer ervaren flebologen.






















